Il secchio per la pulizia delle camere bianche non è una fornitura di base per le pulizie: è un dispositivo di controllo della contaminazione che determina se il disinfettante raggiunge il tempo di contatto convalidato o viene diluito a concentrazioni inefficaci prima di toccare il pavimento. Scegli la configurazione sbagliata della benna e vedrai escursioni di monitoraggio ambientale, risultati di audit per convalida di pulizia inadeguata e i costosi cicli di indagine che seguono. Configuralo correttamente, abbinando il design del sistema del secchio alla classe ISO, alla rotazione dei disinfettanti e alla capacità di sterilizzazione, e avrai creato un flusso di lavoro di pulizia convalidato che sopravvive alle ispezioni normative e previene gli eventi di contaminazione incrociata che interrompono la produzione. Questa guida analizza la logica ingegneristica alla base dei sistemi a secchio singolo, doppio e triplo, spiega perché la scelta del meccanismo di strizzazione influisce sulla generazione di particelle e sulla durata dell'autoclave e fornisce quadri decisionali per la selezione dei materiali (acciaio inossidabile rispetto a polipropilene), conformità all'allegato 1 GMP dell'UE e integrazione completa delle SOP. Che tu stia progettando un impianto farmaceutico greenfield o risolvendo guasti EM ricorrenti in operazioni esistenti, troverai le specifiche tecniche e i flussi di lavoro di convalida per costruire sistemi di secchi per pulizia per camere bianche che forniscano un controllo riproducibile della contaminazione.
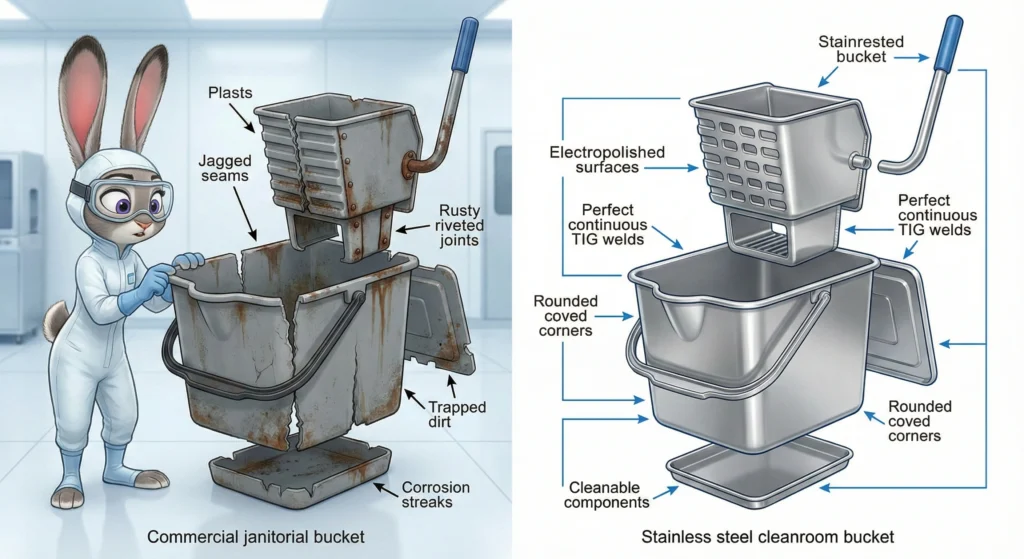
Figura 1: Sistema completo di pulizia a tre secchi in una camera bianca farmaceutica di grado B che mostra l'abbigliamento adeguato (camici sterili, guanti, visiera), carrello con secchi in acciaio inossidabile con flussi di liquidi separati (disinfettante/risciacquo/rifiuti) e meccanismo di strizzatura posizionato per il controllo della contaminazione. Questa configurazione soddisfa i requisiti dell'allegato 1 GMP UE per gli strumenti di pulizia sterile e i flussi di lavoro di controllo della contaminazione convalidati nelle aree di lavorazione asettica.
Cosa rende diverso un secchio per scopa per camere bianche?
Perché le benne commerciali standard non funzionano nelle camere bianche
I secchi standard per la pulizia delle pulizie non superano la qualificazione delle camere bianche su quattro fronti critici. Innanzitutto, i materiali: i secchi commerciali utilizzano plastica di bassa qualità o acciaio zincato con superfici ruvide, giunture e fessure che intrappolano particelle e carica batterica, esattamente la contaminazione che stai cercando di rimuovere. Questi materiali rilasciano particelle sotto stress meccanico (azione di strizzatura, movimento di rotolamento) e si degradano sotto l'azione di disinfettanti di tipo farmaceutico. In secondo luogo, la drenabilità: i secchi commerciali hanno fondo piatto con angoli arrotondati che raccolgono il liquido, creando zone stagnanti in cui si accumula la carica batterica tra i cicli di pulizia. Non è possibile svuotarli completamente e non è possibile verificare che il disinfettante residuo non contaminerà il successivo lotto di soluzione. In terzo luogo, qualità della saldatura e progettazione del giunto: i secchi standard utilizzano saldature esposte, giunti rivettati e dispositivi di fissaggio filettati che creano trappole per particelle e non possono sopravvivere a cicli ripetuti dell'autoclave senza corrodersi o allentarsi. Quarto, compatibilità con la sterilizzazione: la maggior parte dei secchi commerciali non può resistere all'autoclavaggio a vapore a 121°C o alla rotazione di disinfettanti aggressivi (alcoli, perossidi, ipocloriti) senza deformarsi, rompersi o rilasciare gas, escludendoli dall'uso farmaceutico di grado A/B in cui sono obbligatori strumenti di pulizia sterili.
GMP & Requisiti di controllo della contaminazione ISO 14644
L'allegato 1 delle GMP dell'UE richiede che i materiali utilizzati nelle camere bianche siano selezionati per ridurre al minimo la generazione di particelle e resistere all'applicazione ripetuta di disinfettanti e agenti sporicidi. Nello specifico, la pulizia e la disinfezione devono seguire un programma scritto e validato; i disinfettanti e i detergenti utilizzati nelle aree di Grado A/B devono essere sterili prima dell'uso; e il processo di pulizia deve rimuovere i residui che potrebbero inibire l'efficacia del disinfettante. Il regolamento impone l’uso di più di un disinfettante con diverse modalità di azione, applicazione sporicida periodica e monitoraggio continuo dell’efficacia e dei cambiamenti della flora microbica. La norma ISO 14644 fornisce il quadro operativo: le camere bianche sono classificate in base ai limiti di concentrazione di particelle sospese nell'aria (Classe ISO 5 = ≤3.520 particelle ≥0,5 µm/m³; Classe 8 = ≤3.520.000) e tutte le attività, inclusa la pulizia, non devono compromettere questi limiti. Il sistema del secchio per la pulizia deve supportare flussi di lavoro di pulizia convalidati senza introdurre particelle, impedire la completa drenabilità o creare vettori di contaminazione incrociata durante il trasferimento tra le aree.
Differenze progettuali: saldature, giunti, drenabilità, finitura superficiale
I secchi per mop per camere bianche utilizzano saldature TIG continue (non saldature a punti) con penetrazione completa e finitura a cordone liscio, eliminando fessure e trappole di particelle. I giunti sono saldati o incollati a ultrasuoni (non rivettati o filettati) e tutti gli angoli interni hanno profili di incavo ad ampio raggio (tipicamente R10–15 mm) per eliminare le zone morte in cui si accumulano liquidi. La drenabilità è progettata: i secchi sono inclinati o hanno il fondo inclinato con porte di drenaggio posizionate nel punto veramente basso, consentendo la rimozione completa del fluido e prevenendo la contaminazione da residui. La finitura superficiale è importante: i secchi per camere bianche in acciaio inossidabile vengono sottoposti a elettrolucidatura (rimuove la ruvidità superficiale a Ra <00,5 µm) e passivazione (lo strato di ossido di cromo previene la corrosione); i secchi in polipropilene sono stampati in resina di grado medico con finiture della cavità lisce, evitando lavorazioni secondarie che creano difetti superficiali. I telai e le rotelle utilizzano materiali compatibili con le camere bianche (acciaio inossidabile, alluminio anodizzato, ruote termoplastiche antitraccia) con cuscinetti sigillati per evitare perdite di lubrificante e generazione di particelle durante il trasporto.

Figura 2: Confronto della configurazione della benna che illustra i principi di segregazione dei fluidi. I sistemi a secchio singolo (a sinistra) creano circuiti di feedback della contaminazione in cui il terreno ritorna al serbatoio del disinfettante, diluendo la concentrazione attiva. I sistemi a doppio secchio (al centro) separano il disinfettante pulito dall'acqua di risciacquo, impedendo il riporto diretto ma consentendo la contaminazione dell'acqua di risciacquo. I sistemi a triplo secchio (a destra) isolano gli effluenti contaminati in un secchio per rifiuti dedicato, mantenendo l'integrità del disinfettante e dell'acqua di risciacquo durante i cicli di pulizia, aspetto fondamentale per le aree farmaceutiche di grado A/B in cui è necessario mantenere la concentrazione di disinfettante convalidata.
Configurazioni di secchi per lavapavimenti per camere bianche (sistemi a 1, 2, 3 secchi)
Sistema a secchiello singolo: quando è accettabile (ISO 7–8)
I sistemi a secchio singolo utilizzano un secchio contenente la soluzione disinfettante; il mop viene immerso, strizzato sullo stesso secchio e riapplicato ripetutamente. Questa configurazione non è accettabile per ottenere la pulizia standard GMP nella produzione farmaceutica. La ricerca mostra che il lavaggio con un solo secchio reintroduce lo sporco e i microbi nella soluzione disinfettante ad ogni ciclo di strizzatura, diluendo rapidamente la concentrazione attiva e contaminando i successivi passaggi sul pavimento. Le riduzioni della conta microbica sono nettamente inferiori rispetto ai metodi multi-secchio. L’approccio a secchio singolo potrebbe essere sufficiente in contesti industriali non conformi alle GMP (uffici di magazzino, spazi di supporto non classificati), ma non riesce a soddisfare i requisiti di convalida dell’allegato 1 delle GMP dell’UE per il tempo di contatto controllato con i disinfettanti e la prevenzione della contaminazione incrociata. Anche nelle aree di confezionamento o vestizione di prodotti farmaceutici di classe ISO 7–8, le aspettative normative e le migliori pratiche di controllo della contaminazione favoriscono configurazioni a doppio o triplo secchio.
Sistema a doppio secchio: più comune per le aree farmaceutiche
I sistemi a doppio secchio separano fisicamente il disinfettante pulito dall'acqua di risciacquo. Il secchio 1 contiene la soluzione disinfettante o detergente omologata; Il secchio 2 contiene acqua di risciacquo pulita con uno strizzatoio posizionato sopra. Il flusso di lavoro convalidato: applicare la soluzione dal secchio 1 al pavimento, tornare al secchio 2 per sciacquare il panno e strizzare il liquido contaminato, quindi ricaricare con una soluzione fresca dal secchio 1. Questa fase di risciacquo interposta impedisce il ritorno di sporco e carica batterica nel disinfettante attivo, mantenendo una concentrazione efficace durante tutto il ciclo di pulizia. I sistemi a doppio secchio sono adatti per aree farmaceutiche di classe ISO 6–8 (zone di produzione di grado C/D, camere di equilibrio per il personale, locali per la vestizione di camici, suite di imballaggio) dove è richiesta una disinfezione convalidata ma il profilo di rischio consente un flusso di lavoro semplificato. Superano significativamente i metodi a secchio singolo nel mantenere l'efficacia del disinfettante e nel ridurre la carica microbica, e rappresentano la configurazione minima per la conformità GMP nella maggior parte delle SOP di pulizia farmaceutica. Tuttavia, l'acqua di risciacquo nel secchio 2 accumula contaminazione nel tempo e il liquido strizzato dai panni contaminati può schizzare indietro, creando una fonte di contaminazione secondaria.
Sistema a triplo bucket: richiesto per i flussi di lavoro di grado A/B/C dell'Allegato 1
I sistemi a triplo secchio aggiungono un secchio dedicato per i rifiuti sotto lo strizzatoio, isolando fisicamente gli effluenti contaminati sia dall'acqua di risciacquo che dal disinfettante attivo. La sequenza convalidata: pulire la superficie interessata con la soluzione del secchio 1 (disinfettante/detergente), ritornare allo strizzatore posizionato sopra il secchio 3 (secchio dei rifiuti vuoto) e strizzare il liquido contaminato, sciacquare il panno nel secchio 2 (acqua pulita) e strizzarlo nuovamente nel secchio 3, quindi ricaricare con una soluzione fresca dal secchio 1. Questo protocollo riduce al minimo la contaminazione sia dell'acqua di risciacquo che della soluzione disinfettante, garantendo un'efficacia di pulizia e disinfezione superiore rispetto a configurazioni a doppio secchio, soprattutto se combinate con strizzatori meccanici che massimizzano l'estrazione del fluido. Le linee guida del settore raccomandano sistemi a tre secchi per le aree di lavorazione asettica di grado A/B GMP UE e le zone di grado C contenenti isolatori, dove i margini di controllo della contaminazione sono più stretti e l'efficacia disinfettante deve essere mantenuta a livelli convalidati durante cicli di pulizia estesi. Il secchio dei rifiuti cattura la carica batterica senza reintrodurla nel sistema di pulizia, consentendo una convalida quantificabile della stabilità della concentrazione del disinfettante e delle prestazioni di riduzione microbica.
Come ciascuna configurazione influisce sul controllo della carica batterica & Utilizzo del disinfettante
La configurazione del secchio determina direttamente il tasso di diluizione del disinfettante e l'accumulo di carica batterica. I sistemi a secchio singolo subiscono una diluizione esponenziale: ogni ciclo di strizzatura aggiunge nuovamente acqua sporca alla soluzione, riducendo la concentrazione di ingredienti attivi e aumentando la carica microbica. Dopo 10-15 passaggi sul pavimento, la concentrazione del disinfettante può scendere al di sotto delle soglie di efficacia convalidate e il secchio diventa un serbatoio di carica batterica che ricontamina le superfici. I sistemi a doppio secchio rallentano questo degrado sciacquando i panni in acqua separata prima di ricaricare il disinfettante, ma il secchio di risciacquo accumula comunque contaminazione e deve essere cambiato frequentemente (tipicamente ogni 20-30 m² di superficie). I sistemi a triplo secchio mantengono la stabilità della concentrazione del disinfettante su 50-100 m² di pulizia separando completamente gli effluenti dei rifiuti; il consumo di disinfettante infatti diminuisce perché non si diluisce la soluzione attiva con acqua di risciacquo sporca. Il compromesso: i sistemi a triplo secchio richiedono più spazio fisico, una maggiore formazione degli operatori (rigorosa aderenza alle sequenze) e una convalida del flusso di lavoro più complessa, ma offrono un tempo di contatto con il disinfettante riproducibile e una riduzione microbica che resiste al controllo normativo. Per la produzione farmaceutica ad alto rischio (riempimento asettico, liofilizzazione, ambienti di isolamento), la configurazione a tre cestelli è effettivamente obbligatoria.
Strizzatori e sistemi di pressatura
Il tipo di meccanismo di strizzatura influisce sulla generazione di particelle, sull'efficienza di estrazione del fluido e sulla durata dell'autoclave. Gli strizzatori a rulli utilizzano due rulli paralleli (di metallo o di plastica dura) che comprimono la testa del panno mentre passa tra di loro; i sistemi a pressa utilizzano un cestello o una gabbia perforata che l'operatore preme verso il basso contro una piastra, spremendo il fluido attraverso le perforazioni. Gli strizzatori meccanici (del tipo a rulli con azionamento a manovella o a pedale) migliorano l'efficacia della pulizia nei sistemi a più secchi massimizzando l'estrazione del fluido: la strizzatura rimuove l'80-90% del liquido rispetto al 60-70% dei sistemi a pressa manuale, riducendo così la contaminazione da residui tra i secchi e prolungando la vita utile dell'acqua di risciacquo e delle soluzioni disinfettanti. Tuttavia, gli strizzatori a rulli hanno più parti mobili (cuscinetti, ingranaggi, alberi) che possono generare particelle se non adeguatamente mantenute, e i modelli più vecchi utilizzano componenti metallici esposti che si corrodono sotto disinfettanti aggressivi. I sistemi a pressa sono meccanicamente più semplici (meno parti mobili = minor rischio di generazione di particelle), completamente autoclavabili se costruiti in acciaio inossidabile o polipropilene ad alta temperatura e più facili da pulire/convalidare perché non sono presenti meccanismi interni per intrappolare la carica batterica. Per le aree farmaceutiche di grado A/B in cui il controllo delle particelle è fondamentale, specifica gli strizzatori a pressa con struttura in acciaio inossidabile elettrolucidato o PP di grado medico, drenaggio sigillato e senza cuscinetti esposti. Per le aree di grado C/D in cui la produttività è importante, gli strizzatori a rulli con cuscinetti compatibili con le camere bianche (lubrificante sigillato per uso alimentare) e la struttura resistente alla corrosione offrono un funzionamento più rapido. La compatibilità con l'autoclave è il fattore determinante: i sistemi a pressa sono autoclavabili al 100% e non mostrano alcun degrado delle prestazioni dopo oltre 500 cicli di vapore; gli strizzatori a rulli con ingranaggi in plastica o cuscinetti non sigillati potrebbero richiedere la sostituzione dei componenti dopo 50-100 cicli.

Figura 3: Confronto del meccanismo di strizzatore per la generazione di particelle e la compatibilità dell'autoclave. Gli strizzatori a rulli (a sinistra) utilizzano ingranaggi, alberi e cuscinetti che massimizzano l'estrazione del fluido (80–90%) ma generano particelle dalle parti in movimento e richiedono la sostituzione dei componenti dopo 50–100 cicli di autoclave. Gli strizzatori a pressa (a destra) utilizzano semplici cestelli perforati con compressione manuale, offrendo una minore estrazione di liquidi (60–70%) ma compatibilità al 100% con l'autoclave per oltre 500 cicli senza parti mobili che intrappolano la carica batterica: preferiti per ambienti di grado A/B in cui il controllo delle particelle è fondamentale.
In che modo i secchi per spazzoloni riducono la contaminazione
Separazione dei fluidi puliti da quelli sporchi
La separazione fisica del disinfettante pulito, dell'acqua di risciacquo e degli effluenti contaminati è il principio fondamentale del controllo della contaminazione. Quando i fluidi puliti e sporchi si mescolano, come nei sistemi a secchio singolo, si crea un ciclo continuo di feedback della contaminazione: lo sporco e la carica batterica rimossi dal pavimento ritornano al serbatoio del disinfettante, riducendo la concentrazione attiva, aumentando la carica microbica ed eventualmente ricontaminando i successivi passaggi superficiali. I sistemi multi-secchio interrompono questo ciclo dedicando recipienti separati a ciascun flusso di fluido. Nelle configurazioni a doppio secchio, il liquido contaminato strizzato dal mop entra nel secchio 2 (acqua di risciacquo), dove la diluizione meccanica e la sedimentazione riducono la carica batterica prima che il mop venga ricaricato dal secchio 1 (disinfettante pulito). Nelle configurazioni a tre secchi, gli effluenti contaminati vengono catturati nel secchio 3 (rifiuti), senza mai mescolarsi con l'acqua di risciacquo o con il disinfettante. Questa segregazione consente la convalida quantitativa: è possibile campionare il secchio 1 durante tutto il ciclo di pulizia per verificare che la concentrazione del disinfettante rimanga al di sopra delle soglie di efficacia ed è possibile coltivare i rifiuti del secchiello 3 per misurare la carica batterica totale rimossa: dati che supportano i protocolli di convalida della pulizia e chiudono i risultati dell'audit.
Prevenire la diluizione del disinfettante & Rideposizione dei residui
La diluizione del disinfettante è la modalità di guasto nascosta nei sistemi a secchio mal progettati. Ogni millilitro di acqua sporca strizzata nel secchio del disinfettante riduce la concentrazione del principio attivo. Per i composti di ammonio quaternario convalidati a 200 ppm, una diluizione del 10% scende a 180 ppm, potenzialmente al di sotto della concentrazione minima efficace contro gli organismi bersaglio. Per i protocolli sporicidi del perossido di idrogeno (6% H₂O₂ con tempo di contatto di 10 minuti), la diluizione al 5,2% può invalidare l'intero studio di validazione. I sistemi a triplo secchio prevengono questo degrado garantendo che solo il disinfettante pulito e non utilizzato entri nel secchio 1; il liquido spremuto va sprecato e non ritorna nella soluzione attiva. La rideposizione dei residui, il fenomeno in cui le teste dello spazzolone contaminate riapplicano la carica batterica alle superfici precedentemente pulite, viene impedita dalla fase di risciacquo obbligatoria nel secchio 2. Le particelle di sporco e le cellule microbiche intrappolate nelle fibre della spazzola dello spazzolone vengono rilasciate nell'acqua di risciacquo e strizzate nei rifiuti, anziché trasferite alla sezione del pavimento successiva. Questo è il motivo per cui l’Allegato 1 delle GMP dell’UE richiede la pulizia prima della disinfezione: la rimozione della contaminazione grossolana e dei residui garantisce che il disinfettante possa raggiungere un tempo di contatto convalidato su superfici pulite, anziché essere inattivato dal carico organico o dalle barriere fisiche.
Riduzione al minimo della generazione di particelle indotta dall'operatore
La progettazione del sistema a benna influisce sul modo in cui gli operatori interagiscono con l'attrezzatura, il che ha un impatto diretto sulla generazione di particelle. I secchi mal progettati richiedono sollevamenti scomodi, piegamenti eccessivi o strizzature energiche, tutti fattori che aumentano il movimento dell'operatore e lo stress meccanico che rilascia particelle dai materiali dei camici e dai componenti dello spazzolone. I sistemi di benne ottimizzati per le camere bianche utilizzano caratteristiche ergonomiche: strizzatori a pedale (il funzionamento a mani libere riduce il contatto con i guanti e la generazione di particelle), telai delle benne inclinabili (elimina il sollevamento per svuotare i rifiuti) e carrelli mobili con ruote bloccabili (la piattaforma di strizzatura stabile previene gli schizzi). L'altezza dello strizzatoio e la lunghezza del manico del panno sono specificate per consentire agli operatori di lavorare in posture neutre senza allungarsi o chinarsi eccessivamente, aspetto fondamentale in camice completamente asettico in cui il raggio di movimento è limitato. Percorsi di flusso fluidi del fluido (ampie aperture del secchio, protezioni antigoccia, paraspruzzi) impediscono l'aerosol e gli schizzi di goccioline che si verificano quando il liquido strizzato colpisce le pareti del secchio ad alta velocità. Questi dettagli di progettazione sono importanti negli ambienti di grado A/B in cui il flusso d'aria unidirezionale non deve essere interrotto e la generazione di particelle da tutte le fonti, comprese le operazioni di pulizia, deve essere ridotta al minimo per mantenere i limiti di particelle ISO Classe 5.
Convalida dei sistemi a secchio durante l'EM (monitoraggio ambientale)
Il monitoraggio ambientale fornisce la prova che la configurazione del sistema a benna fornisce un controllo convalidato della contaminazione. I protocolli EM dovrebbero includere il conteggio delle particelle pre-pulizia e post-pulizia (vitali e non vitali) in posizioni rappresentative dei piani, con criteri di accettazione legati alla classe ISO target. Ad esempio, le aree di Classe ISO 7 (≤352.000 particelle ≥0,5 µm/m³ a riposo) dovrebbero mostrare che il numero di particelle ritorna ai livelli di riposo entro 15-30 minuti dopo la pulizia; un'elevazione sostenuta indica che l'operazione di pulizia stessa è una fonte di particelle, spesso ricondotta a una configurazione inadeguata del secchio o a teste di spazzolone degradate. Il campionamento microbico della superficie (piastre di contatto, tamponi) prima e dopo la disinfezione convalida la riduzione della carica batterica; mancato raggiungimento >La riduzione di 3 logaritmi indica tipicamente la diluizione del disinfettante (sistema a secchiello singolo o mal gestito) o un tempo di contatto inadeguato. L'analisi delle tendenze è fondamentale: se il numero di particelle o microbi aumenta nel corso di cicli di pulizia sequenziali utilizzando la stessa configurazione del secchio, l'acqua di risciacquo o il disinfettante sta diventando un serbatoio di contaminazione: la pistola fumante per un'inadeguata segregazione dei fluidi. Convalida il tuo sistema di secchi dimostrando che la concentrazione di disinfettante (misurata tramite titolazione o strisce reattive) rimane al di sopra delle soglie di efficacia convalidate durante un ciclo di pulizia completo che copre la superficie massima della tua struttura per cambio di secchio. Per i principi fondamentali del controllo della contaminazione, consultare la guida completa alla pulizia per camere bianche.
In che modo una corretta progettazione della benna riduce le osservazioni di audit
Gli ispettori normativi cercano tre modalità di guasto correlate al secchio. Innanzitutto, segregazione inadeguata dei fluidi: se si utilizzano sistemi a secchio singolo o configurazioni a doppio secchio senza frequenze di cambio convalidate, aspettarsi un'osservazione 483 per le procedure di pulizia non convalidate per prevenire la contaminazione incrociata. In secondo luogo, disinfettanti non sterili di grado A/B: l’Allegato 1 richiede esplicitamente disinfettanti sterili e strumenti di pulizia per le aree asettiche; se i tuoi secchi e le tue soluzioni non sono presterilizzati o autoclavati con SAL 10⁻⁶ documentato, questa è una constatazione. In terzo luogo, mancanza di documentazione di convalida: gli auditor chiederanno il protocollo di qualificazione del sistema della benna (IQ/OQ/PQ), uno studio di convalida della pulizia che mostri la stabilità del disinfettante e la riduzione della carica batterica in aree rappresentative del pavimento e la SOP che definisce le frequenze di cambio della benna, la manutenzione dello strizzatore e la formazione degli operatori. Il design corretto del secchio (cestello triplo per grado A/B/C, materiali autoclavabili, completa drenabilità, flussi di lavoro di pulizia convalidati) fornisce la base tecnica per rispondere a queste domande con i dati. Quando gli ispettori chiedono "Come si garantisce che la concentrazione del disinfettante rimanga efficace durante tutto il ciclo di pulizia?" indichi il protocollo di segregazione del triplo secchio e i dati sull'andamento della concentrazione del disinfettante. Quando chiedono "Come si previene la contaminazione incrociata tra lotti di prodotti?" mostri loro il ciclo di sterilizzazione dei secchi convalidato e l'inventario dedicato dei secchi per ogni suite di produzione.
Materiali consigliati per il secchio: acciaio inossidabile o polipropilene (PP)
Acciaio inossidabile (SS304 / SS316): autoclavabile, durata della vita più lunga
I secchi per camere bianche in acciaio inossidabile utilizzano la lega 304 o 316, entrambe offrono piena compatibilità con l'autoclave e lunga durata se mantenute correttamente. L'SS316 fornisce una resistenza alla corrosione superiore rispetto all'SS304, in particolare se esposto a disinfettanti a base di ipoclorito di sodio (candeggina). La ricerca mostra che gli ioni ipoclorito attaccano aggressivamente l'acciaio inossidabile, provocando vaiolatura e corrosione interstiziale; tuttavia, il 316 tollera concentrazioni residue di cloro di 15–20 ppm fino a 24 ore quando il tempo di contatto è ridotto al minimo, la temperatura rimane ambiente e un accurato risciacquo segue l'esposizione. Per le strutture che utilizzano la rotazione dei disinfettanti a base di candeggina (500-5.000 ppm di ipoclorito di sodio), SS316 è la specifica più sicura, sebbene anche 316 richieda protocolli rigorosi (bassa concentrazione, breve contatto, risciacquo immediato) per prevenire la corrosione.
L'elettrolucidatura e la passivazione sono trattamenti superficiali obbligatori: l'elettrolucidatura rimuove la rugosità superficiale fino a Ra <00,5 µm, eliminando le trappole di particelle; la passivazione forma uno strato di ossido di cromo che resiste alla corrosione e agli attacchi chimici. I cestelli in acciaio inossidabile sono autoclavabili al 100% a 121°C per 30 minuti attraverso oltre 500 cicli di vapore senza degrado delle prestazioni, rendendoli lo standard di riferimento per le strutture farmaceutiche di grado A/B che richiedono sterilizzazione giornaliera. Le saldature TIG continue con penetrazione completa, angoli interni arrotondati (raggio R10–15 mm) e finitura a cordone liscio eliminano le fessure e consentono una completa drenabilità.
Il compromesso: i secchi in acciaio inossidabile costano 3–5 volte di più rispetto agli equivalenti in polipropilene in anticipo ($ 200–$ 400 per secchio contro $ 50–$ 100 per PP). Tuttavia, la durata utile dell'SS316 si estende di 10-15 anni nell'uso farmaceutico tipico (presupponendo una corretta gestione dell'ipoclorito), garantendo un TCO inferiore rispetto ai secchi in PP sostituiti ogni 2-3 anni. Il peso è un fattore da considerare: i telai e le benne in acciaio inossidabile sono significativamente più pesanti del PP, incidendo sull'ergonomia dell'operatore e sulla manovrabilità del carrello.
PP per camere bianche: leggero, resistente alla corrosione
I secchi in polipropilene sono stampati in resina di grado medicale (densità 0,855–0,946 g/cm³), offrendo maneggevolezza leggera, ampia resistenza chimica e compatibilità con l'autoclave a un costo iniziale inferiore. Il PP resiste alla maggior parte dei disinfettanti farmaceutici a temperatura ambiente: alcol isopropilico al 70%, perossido di idrogeno al 3–6%, composti di ammonio quaternario e concentrazioni moderate di acidi/basi non ossidanti possono essere conservati e utilizzati nei contenitori in PP. Il PP mostra una migliore tolleranza alla candeggina ad alta concentrazione rispetto all'acciaio inossidabile (nessun rischio di vaiolatura), sebbene gli ossidanti accelerino la degradazione del PP nel tempo.
I secchi in PP resistono a cicli ripetuti in autoclave a 121°C: ecco perché le apparecchiature mediche e di laboratorio utilizzano ampiamente il PP. Tuttavia, l'esposizione ripetuta al calore provoca invecchiamento termo-ossidativo: il PP si infragilisce gradualmente, sviluppando fessurazioni superficiali, screpolature e perdita di resistenza agli urti. La durata di servizio tipica è di 50-100 cicli in autoclave prima che il degrado visibile (sbiancamento, fragilità, microfessure) richieda la sostituzione: circa 1-2 anni nelle operazioni farmaceutiche ad alto utilizzo rispetto a oltre 10 anni per l'acciaio inossidabile.
Il vantaggio in termini di costi iniziali (50-100 dollari per secchio) rende il PP attraente per le strutture con budget di capitale limitati, frequenza di autoclave inferiore o flussi di lavoro monouso/usa e getta. I secchi in PP sono spesso specificati per aree di supporto di grado C/D, strutture pilota biotecnologiche e produttori multiprodotto che separano l'inventario dei secchi per linea di prodotto per prevenire la contaminazione incrociata. La riduzione del peso (i secchi in PP pesano il 60–70% in meno rispetto agli equivalenti in acciaio inossidabile) migliora l'ergonomia dell'operatore e riduce lo sforzo fisico durante il trasporto.
Matrice di compatibilità chimica
| Tipo disinfettante | Acciaio inossidabile (SS316) | Polipropilene (PP) |
| Alcool isopropilico (IPA) al 70% | Eccellente; nessun degrado per oltre 1000 cicli | Eccellente; stabile a temperatura ambiente |
| Perossido di idrogeno (3–6%) | Eccellente; verificare i limiti di concentrazione/temperatura | Bene; si degrada più velocemente a >6% o temperatura elevata |
| Ipoclorito di sodio (500–5000 ppm) | Moderare; 316 tollera 15–20 ppm con risciacquo; concentrazioni più elevate richiedono protocolli rigorosi | Eccellente; nessun rischio di vaiolatura; invecchiamento ossidativo nel tempo |
| Composti dell'ammonio quaternario | Eccellente; ampia compatibilità | Eccellente; stabile con la maggior parte delle formulazioni QAC |
| Autoclave (121°C, 30 minuti) | Oltre 500 cicli; nessuna perdita di prestazioni | 50–100 cicli prima dell'infragilimento |
| Durata di servizio (uso farmaceutico tipico) | 10-15 anni (con una corretta gestione dell'ipoclorito) | 1-3 anni (uso elevato); 3-5 anni (uso moderato) |
| Costo iniziale (per bucket) | $ 200– $ 400 | $ 50– $ 100 |
| TCO (durata di vita di 10 anni) | $ 200– $ 400 (acquisto singolo) | $ 200– $ 500 (3-5 sostituzioni) |

Figura 4: Matrice di confronto dei materiali della benna che mette a confronto l'acciaio inossidabile SS316 (a sinistra) con il polipropilene per camere bianche (a destra). L'SS316 offre oltre 500 cicli in autoclave, una durata utile di 10–15 anni e una resistenza alla corrosione superiore (tollera 15–20 ppm di cloro residuo con risciacquo) a costi iniziali più elevati ($ 200–$ 400). Il PP offre una maneggevolezza leggera (riduzione del peso del 60–70%), nessun rischio di vaiolatura dovuto alla candeggina e un investimento iniziale inferiore ($ 50–$ 100), ma richiede la sostituzione dopo 50–100 cicli in autoclave (1–3 anni) a causa dell'infragilimento termoossidativo. La selezione del materiale dipende dalla frequenza dell'autoclave, dalla chimica del disinfettante e dall'analisi del TCO della struttura.
Impatto del ciclo di disinfezione e autoclave sulla stabilità del materiale
La frequenza del ciclo dell'autoclave determina direttamente la cadenza di sostituzione del secchiello in PP. Gli impianti che sterilizzano quotidianamente i secchi in autoclave (365 cicli/anno) vedranno il degrado del PP entro 3-6 mesi; quelli sottoposti a trattamento in autoclave settimanalmente (52 cicli/anno) prolungano la durata del PP a 18–24 mesi. Monitorare i secchi in PP per individuare eventuali indicatori di sostituzione: sbiancamento/sfarinamento della superficie, fragilità (crepe in caso di caduta o sollecitazione), deformazione (i secchi non sono più piatti o non sigillano correttamente) e perdite nelle cuciture o nelle giunture del fondo. Sostituirlo immediatamente quando appare un deterioramento: l'uso continuato rischia di generare particelle e contaminare le soluzioni detergenti.
I secchi in acciaio inossidabile mostrano un degrado minimo dovuto ai cicli in autoclave, ma richiedono manutenzione post-disinfezione se esposti a ipoclorito: sciacquare accuratamente con acqua deionizzata immediatamente dopo il contatto con candeggina, ispezionare trimestralmente eventuali vaiolature o corrosione interstiziale e ripassivare se la superficie appare opacizzata o scolorita. Strutture che utilizzano protocolli di candeggina aggressivi (>1000 ppm, esposizione giornaliera) dovrebbe prendere in considerazione la possibilità di passare al perossido di idrogeno o ad agenti sporicidi a base alcolica per prolungare la durata di servizio dell'acciaio inossidabile.
In che modo la scelta dei materiali influisce sul TCO a lungo termine
Per la produzione farmaceutica di volumi elevati (cicli giornalieri di autoclave, inventario di grandi dimensioni, durata della struttura di oltre 10 anni), l'acciaio inossidabile SS316 offre un TCO più basso nonostante costi iniziali 3-5 volte più elevati. Una struttura che utilizza 20 secchi, sterilizzati in autoclave al giorno, sostituirà i secchi in PP 3-5 volte in 10 anni (costo totale da $ 3.000 a $ 10.000 più manodopera per smaltimento e riqualificazione) rispetto all'acquisto una tantum di acciaio inossidabile ($ 4.000 - $ 8.000 senza sostituzioni). Tieni conto del carico di lavoro di validazione: ogni lotto di sostituzione del secchiello in PP richiede test di riqualificazione (generazione di particelle, compatibilità chimica, stabilità dimensionale): attività di controllo qualità che l'acciaio inossidabile evita.
Per operazioni a basso volume (impianti pilota, R&D camere bianche, cicli autoclavi poco frequenti, <(tempi di progetto di 5 anni), i secchi in PP offrono una migliore economia. Una piccola azienda biotecnologica con 5 secchi, autoclavabili settimanalmente, utilizzerà il PP per 18-24 mesi prima della sostituzione ($ 250-$ 500 in anticipo) contro $ 1.000-$ 2.000 per l’acciaio inossidabile, e la struttura potrebbe espandersi o ruotare prima di raggiungere la fine del ciclo di vita del PP. Per sistemi di pulizia completi e integrati, consultare la guida all'acquisto che confronta le configurazioni di secchio/spazzola/carrello.
Configurazione ideale del secchio per il mop per il settore farmaceutico & Biotecnologia
Aspettative dell'Allegato 1 UE per gli strumenti di pulizia di grado A/B/C/D
L'allegato 1 delle GMP dell'UE impone che i disinfettanti e i detergenti utilizzati nelle aree di grado A/B debbano essere sterili prima dell'uso. Questo requisito si estende ai secchi contenenti tali soluzioni: pre-sterilizzare i secchi (radiazioni gamma, gas EO, autoclave con documentazione SAL 10⁻⁶) o implementare protocolli autoclavi interni convalidati. I flussi di lavoro di grado A/B richiedono sistemi a triplo secchio per mantenere la concentrazione del disinfettante e prevenire la contaminazione incrociata; Anche le aree di grado C contenenti isolatori o lavorazioni ad alto rischio beneficiano delle configurazioni a triplo secchio. Le aree di supporto di grado C/D (spogliatoi, suite di imballaggio, camere di equilibrio) possono utilizzare sistemi a doppio secchio con frequenze di cambio convalidate.
Tutti i secchi, indipendentemente dal grado, devono utilizzare materiali che riducano al minimo la generazione di particelle, resistano a ripetute applicazioni di disinfettante/sporicida e consentano la completa drenabilità. Angoli smussati, superfici lisce, saldature continue e telai inclinabili per la rimozione dei rifiuti sono caratteristiche di progettazione non negoziabili. È necessaria una disinfezione di trasferimento convalidata quando si spostano i secchi tra i gradi: i secchi allestiti nel Grado D devono essere sottoposti a disinfezione della superficie prima di entrare nel Grado C, mentre i secchi di Grado C richiedono protocolli di trasferimento convalidati prima dell'ingresso nel Grado B.
Configurazione completa del sistema secchio (secchi + strizzatore + telaio)
Un sistema convalidato di secchi per mop per camere bianche integra più componenti: secchi (disinfettante pulito, acqua di risciacquo, rifiuti), meccanismo di strizzatura (a pressione o a rulli), telaio mobile del carrello (alluminio inossidabile o anodizzato con rotelle per camere bianche) e caratteristiche ausiliarie (magazzino per manici per mop, ganci per guanti/utensili, paragocce). Per la configurazione a tre secchi di Grado A/B: configurare il secchio 1 (capacità 5–10 L) con disinfettante sterile, il secchio 2 (10–15 L) con acqua di risciacquo sterile e il secchio 3 (10–15 L) come raccoglitore di rifiuti vuoto sotto lo strizzatoio. Posizionare lo strizzatore direttamente sopra il secchio 3 per catturare tutto il liquido strizzato senza schizzi.
I telai dei carrelli devono utilizzare rotelle antitraccia, compatibili con le camere bianche (ruote in poliuretano o termoplastica, cuscinetti sigillati, meccanismi di bloccaggio) che scivolano dolcemente senza generare particelle o lasciare segni sul pavimento. Lo stoccaggio integrato degli attrezzi (clip per manico dello spazzolone, ganci per flaconi spray) mantiene tutti gli attrezzi per la pulizia su un'unica piattaforma mobile, riducendo il rischio di contaminazione incrociata durante il trasporto da una stanza all'altra. Gli schermi antigoccia e i paraspruzzi attorno alle zone di pressatura impediscono l'aerosolizzazione del liquido contaminato.
Integrazione SOP: rotazione dei disinfettanti, cambio dei panni, gestione dei rifiuti
Le SOP devono definire flussi di lavoro convalidati per ciascun elemento del sistema bucket. Rotazione dei disinfettanti: specificare quali disinfettanti popolano il secchiello 1 per giorno/settimana (ad esempio, lunedì/mercoledì = 70% IPA; martedì/giovedì = 3% H₂O₂; venerdì = 1.000 ppm di candeggina; settimanale = agente sporicida), tempi di contatto convalidati per ciascuno e periodi massimi di utilizzo per le soluzioni preparate. Cambio della testina del mocio: definire la frequenza per area pulita (ad esempio, sostituire la testina del mocio ogni 30 m² o quando visibilmente sporca), la segregazione per grado (i panni di grado A/B non vengono mai utilizzati in C/D) e cicli di lavaggio/sterilizzazione convalidati tra un utilizzo e l'altro.
Gestione dei rifiuti: specificare come vengono smaltiti i contenuti del secchio 3 (flusso di rifiuti chimici, scarico in un lavandino convalidato, protocollo di rischio biologico a seconda del prodotto di fabbricazione), volume di riempimento massimo prima dello svuotamento (prevenire spruzzi durante il trasporto) e requisiti di decontaminazione prima del riutilizzo del secchio. Secchi e manici per spazzoloni con codice colore in base al grado o al tipo di disinfettante: blu per grado A/B, verde per grado C, giallo per grado D; o rosso per candeggina, blu per perossido, trasparente per alcol. La gestione visiva previene gli errori dell'operatore che innescano la contaminazione incrociata.
Dimensioni consigliate dei secchi, livelli di riempimento e codifica delle etichette
Il dimensionamento del secchio bilancia il volume del disinfettante (sufficiente per l'area del pavimento target) rispetto al peso/ergonomia (gli operatori possono manovrare i carrelli a pieno carico). Sistemi a tre secchi di grado A/B: capacità di 5-10 litri per il secchio 1 (disinfettante: il volume più piccolo mantiene la concentrazione), 10-15 litri per il secchio 2 (acqua di risciacquo: il volume più grande può ospitare più cicli di risciacquo), 15-20 l per il secchio 3 (raccoglitore di rifiuti). Sistemi a doppio secchio di grado C/D: 10–15 L per entrambi i secchi. Riempire i secchi fino al 60–70% della capacità (evita gli sbalzi durante il trasporto, lascia spazio per il liquido spremuto nel secchio dei rifiuti).
La codifica dell'etichetta deve includere: funzione del secchio (disinfettante/risciacquo/rifiuti), grado target (A/B/C/D), tipo e concentrazione di disinfettante, data/ora di preparazione, data/ora di scadenza (secondo limiti di utilizzo convalidati) e iniziali dell'operatore. Utilizzare etichette impermeabili e stabili in autoclave (etichette in acciaio inossidabile incise al laser, etichette in poliestere ad alta temperatura) che sopravvivono al vapore a 121°C senza sbiadire o delaminarsi. I coperchi o gli esterni del secchio codificati a colori forniscono una conferma visiva a colpo d'occhio durante le operazioni di pulizia frenetiche.
Gestione visiva: codifica a colori per classi di stanze e flussi di lavoro
La codifica a colori previene i guasti più comuni del sistema dei secchi: utilizzo di secchi di grado C/D di grado A/B senza risterilizzazione, miscelazione di tipi di disinfettanti o superamento dei periodi di utilizzo della soluzione convalidata. Implementare una codifica a due livelli: il colore primario indica il grado target (blu = A/B, verde = C, giallo = D), il colore secondario indica la famiglia dei disinfettanti (striscia rossa = ossidanti come candeggina/perossido, striscia blu = alcoli, striscia bianca = quat). Formare gli operatori affinché i secchi non vengano mai spostati a livelli superiori senza una sterilizzazione convalidata: i segnali visivi rafforzano i controlli procedurali.
In alternativa, codificare per suite di produzione o linea di prodotto: contenitori viola per la produzione del Prodotto A, arancioni per il Prodotto B, grigi per le aree condivise multiprodotto. Ciò impedisce la contaminazione incrociata tra campagne di prodotti e semplifica la convalida della pulizia (ogni linea di prodotti ha un inventario di secchi dedicato, eliminando il rischio di riporto).
Guida al ciclo dell'autoclave per cestelli e componenti
I secchi e i componenti dello strizzatoio vengono sterilizzati in autoclave separatamente dalle teste dello spazzolone per evitare il sovraccarico e garantire la penetrazione del vapore. Ciclo standard: 121°C per 30 minuti minimo, ciclo a gravità o pre-vuoto a seconda della densità del carico. Smontare i meccanismi di strizzazione (rimuovere le piastre della pressa, i gruppi dei rulli) e orientare i secchi invertiti o inclinati per consentire il drenaggio della condensa. Non annidare i secchi (intrappola il vapore, impedisce il riscaldamento completo); utilizzare rack per autoclavi che distanziano i cestelli a 5–10 cm di distanza.
Post-autoclave: lasciare raffreddare i secchi in un luogo sterile (minimo grado C) prima dell'uso. Se è richiesto l'uso immediato di Grado A/B, trasferire i secchi tramite un passaggio convalidato o una camera d'equilibrio del materiale con disinfezione di trasferimento convalidata. Documentare ogni ciclo dell'autoclave (contenuto del carico, parametri del ciclo, risultati degli indicatori biologici, firma dell'operatore) secondo i registri di pulizia delle apparecchiature 21 CFR 211.182. Riqualificare trimestralmente l'efficacia dell'autoclave con indicatori biologici (strisce di spore di Geobacillus stearothermophilus) posizionati nelle posizioni di carico peggiori (interni del secchio, giunti dello strizzatore).
Elenco di controllo del flusso di lavoro di facile convalida (pronto per GMP)
☑ Sterilizzazione pre-utilizzo: Autoclavare cestelli, strizzatori e telai a 121°C per 30 minuti (o materiali di consumo sterili forniti dal fornitore con documentazione SAL 10⁻⁶). Conservare i secchi sterilizzati di grado C o migliore fino al momento dell'uso. Preparare disinfettanti sterili in contenitori puliti/sterilizzati (requisito di grado A/B); monitorare la contaminazione microbica e controllare la scadenza durante l'uso.
☑ Documentazione di qualificazione: Mantenere il QI (qualificazione dell'installazione) documentando la progettazione del sistema a benna, i materiali, la compatibilità dell'autoclave e le specifiche di finitura superficiale. OQ (qualificazione operativa) completa che definisce la copertura del disinfettante, i tempi di contatto, le prestazioni dello strizzatoio e le frequenze di cambio convalidate. Eseguire la PQ (qualificazione delle prestazioni) dimostrando il conteggio delle particelle e la riduzione della carica batterica su aree rappresentative del pavimento, in linea con i gradi della struttura e i criteri di accettazione EM.
☑ Convalida della pulizia: Convalidare il processo di pulizia del secchio per rimuovere residui e detriti che inibiscono l'efficacia del disinfettante. Dimostrare la stabilità della concentrazione del disinfettante su tutta la superficie massima per cambio. Convalidare la riduzione della carica batterica (>3-log) tramite campionamento microbico della superficie prima e dopo la pulizia.
☑ Prevenzione della contaminazione tra stanze: Utilizzare una disinfezione di trasferimento convalidata quando si spostano i secchi tra i livelli (flusso unidirezionale: solo da basso grado a alto grado). Implementare i protocolli delle camere d'equilibrio (interblocchi delle porte, camere d'equilibrio separate per materiale/personale, flusso d'aria filtrata). Non aprire mai entrambe le porte della camera di equilibrio contemporaneamente. Separare l'inventario dei cestelli per grado (i cestelli di grado A/B non entrano mai in C/D senza risterilizzazione).
☑ Criteri di accettazione degli EM: Definire la conta delle particelle e i limiti microbici in base alla classe ISO (Grado A = aria ≤5 CFU/m³, sedimentazione ≤1 CFU/4h, contatto ≤1 CFU/piastra; Grado B = aria ≤10, sedimentazione ≤5, contatto ≤5; Grado C = aria ≤100, sedimentazione ≤50, contatto ≤25; Grado D = aria ≤200, sedimentazione ≤100, contatto ≤50). Impostare i livelli di avviso/azione; indagare sulle escursioni. Tendenza dei dati EM per rilevare il degrado (l'aumento del numero di particelle correlato ai programmi di pulizia indica un guasto del sistema secchio/spazzola).
Flusso di lavoro di pulizia facile da convalidare (ampliato)
Flusso di lavoro convalidato passo dopo passo (ISO 5–8)
Preparazione: verificare lo stato del grado dell'area, la disponibilità del campionamento EM, gli interblocchi delle porte e i differenziali di pressione. Carrello a tre cestelli a fasi tramite disinfezione di trasferimento convalidata. Indossare indumenti asettici completi in base ai requisiti del grado (Grado A/B = camice sterile, doppio guanto, visiera; Grado C/D = camice per camera bianca, guanti, copertura per capelli). Caricare il secchio 1 con disinfettante sterile (concentrazione convalidata, tempo di preparazione documentato), secchio 2 con acqua di risciacquo sterile, secchio 3 vuoto. Collegare la testa del mop sterile al manico.
Esecuzione: Applicare il disinfettante dal secchio 1 utilizzando colpi sovrapposti con motivo a S coprendo 2–3 m² per passaggio. Ritorna al carrello; posizionare il panno sul secchio 3 (rifiuti) e strizzare accuratamente. Immergere il mop nel secchio 2 (sciacquare l'acqua), agitare per rilasciare le particelle intrappolate, strizzare nuovamente nel secchio 3. Ricaricare il panno dal secchio 1 (disinfettante). Ripetere la sequenza per l'intera area target. Disinfettare nuovamente i guanti ogni 10-15 minuti (spruzzare con alcool isopropilico, attendere il tempo di contatto o sostituirli con guanti sterili nuovi).
Orario di contatto: rispettare il tempo di contatto con il disinfettante convalidato prima di dichiarare la superficie "pulita" (tipicamente 3-10 minuti a seconda dell'agente e del microrganismo). Non camminare su superfici bagnate finché non è trascorso il tempo di contatto. Per gli agenti sporicidi, il tempo di contatto può estendersi fino a 10-30 minuti; utilizzare la pulizia sequenziale (lavare una zona, attendere il tempo di contatto, quindi pulire la zona successiva mentre si asciuga prima).
Cambi: Sostituire la testa del mop ogni 30–50 m² o quando visibilmente sporca (a seconda dell'evento che si verifica per primo). Cambiare l'acqua di risciacquo del secchio 2 ogni 20–30 m² (monitorare la torbidità; se l'acqua di risciacquo appare torbida, cambiarla immediatamente). Svuota il secchio 3 rifiuti quando è pieno al 70% (previene gli schizzi). Il disinfettante nel secchiello 1 dovrebbe durare l'intero ciclo di pulizia se il protocollo del triplo secchiello impedisce la diluizione; monitorare la concentrazione tramite strisce reattive.

Figura 5: Flusso di lavoro convalidato per la pulizia a tre secchi per aree farmaceutiche ISO 5–8 (grado A/B/C). Sequenza: (1) Caricare il secchio 1 con disinfettante sterile, il secchio 2 con acqua di risciacquo sterile, il secchio 3 vuoto per i rifiuti; (2) Applicare il disinfettante utilizzando passate sovrapposte con motivo a S che coprono 2–3 m²; (3) Strizzare bene lo straccio sul secchio 3 per catturare il liquido contaminato senza schizzi; (4) Sciacquare il panno nel secchio 2 per rilasciare le particelle intrappolate e la carica batterica; (5) Strizzare nuovamente nel secchio 3, quindi ricaricare dal secchio 1. Questo protocollo mantiene la concentrazione del disinfettante al di sopra delle soglie di efficacia convalidate durante i cicli di pulizia di 50–100 m² e consente la convalida quantitativa tramite il monitoraggio della concentrazione del disinfettante e la coltura della carica batterica dei rifiuti.
Aspettative relative ai tempi di contatto con il disinfettante
I tempi di contatto convalidati variano in base alla chimica del disinfettante e agli organismi bersaglio. Alcoli (70% IPA): da 30 secondi a 2 minuti per i batteri vegetativi; inefficace contro le spore (richiede rotazione sporicida). Perossido di idrogeno (3–6%): 5–10 minuti per la disinfezione ad ampio spettro; 10-30 minuti per l'attività sporicida. Ipoclorito di sodio (500–5000 ppm): 5–10 minuti per batteri e funghi; 10+ minuti per le spore. Composti di ammonio quaternario: 5–10 minuti per la disinfezione generale; inefficace contro le spore (accoppiarsi con un agente sporicida). Convalidare i tempi di contatto utilizzando ASTM E2197 (superficie disinfezione tempo-kill) o metodi di prova equivalenti su materiali di superficie rappresentativi della struttura (pavimenti epossidici, acciaio inossidabile, pareti verniciate).
Come evitare l'accumulo di residui
L'accumulo di residui si verifica quando il disinfettante in eccesso si accumula nelle fessure del pavimento, nelle giunture o nelle aree basse, creando pellicole appiccicose che attirano le particelle e interferiscono con i successivi cicli di disinfezione. Prevenire la formazione di accumuli strizzando accuratamente le teste dello spazzolone (estrazione del liquido all'80-90%), utilizzando una tecnica di pulizia adeguata (sovrapposizione delle passate senza bagnare eccessivamente) e assicurandosi che i pavimenti abbiano una pendenza/drenaggio adeguati (senza zone morte piane). Per le aree con inevitabili punti bassi, utilizzare salviette o racle assorbenti per rimuovere il liquido in eccesso prima che scada il tempo di contatto. L'accumulo di residui indica un risciacquo inadeguato (secchio 2 contaminato, che richiede sostituzioni più frequenti) o una concentrazione di disinfettante troppo elevata (diluire secondo il protocollo convalidato).
Fattori tecnici dell'operatore che influenzano la contaminazione
Anche con i sistemi a secchio convalidati, la tecnica dell'operatore determina l'efficacia della pulizia. Errori comuni: strizzare insufficiente tra i secchi (trasporta la carica batterica nell'acqua di risciacquo e nel disinfettante), saltare la fase di risciacquo (lascia carico organico sul panno, riducendo il contatto con il disinfettante), camminare su superfici bagnate prima che scada il tempo di contatto (ridistribuisce la carica batterica), toccare superfici non disinfettate indossando guanti contaminati (vettore di contaminazione incrociata) e riempire eccessivamente i secchi (lo scivolamento durante il trasporto diffonde la contaminazione).
La formazione deve includere dimostrazioni pratiche: corrette corse sovrapposte con schema a S (assicura una copertura completa senza spazi vuoti), tecnica di attivazione dello strizzatoio (massimizzare l'estrazione del fluido senza schizzi), trasporto del secchio (movimento stabile del carrello, bloccaggio delle rotelle durante la strizzatura) e frequenza di nuova disinfezione dei guanti (ogni 10-15 minuti o dopo aver toccato superfici non pulite). Qualificare annualmente gli operatori tramite valutazione pratica; osservare le operazioni di pulizia trimestralmente per identificare eventuali derive tecniche.









